
Microbiota intestinal y salud mental: qué dice la evidencia
La relación entre la microbiota intestinal y la salud mental, incluyendo ansiedad, depresión y estrés, ha ganado un interés creciente en la investigación científica reciente. Aunque existe un respaldo amplio que confirma esta conexión, los mecanismos específicos implicados y las mejores estrategias terapéuticas continúan siendo objeto de estudio. En este contexto, comprender cómo interactúan los microorganismos intestinales con el cerebro resulta clave para interpretar muchos procesos relacionados con el bienestar emocional.
Relación con ansiedad y depresión
Diversas revisiones científicas han identificado una asociación clara entre la composición de la microbiota intestinal y la presencia de ansiedad o depresión. En estos casos, se observa una tendencia hacia un aumento de bacterias con perfil proinflamatorio y una reducción de aquellas que producen ácidos grasos de cadena corta, como el butirato. Este desequilibrio, conocido como disbiosis, aparece de forma consistente en personas con síntomas ansioso-depresivos.
En particular, se ha documentado un incremento de grupos bacterianos como Enterobacteriaceae o Desulfovibrio, mientras que disminuyen bacterias beneficiosas pertenecientes al grupo de los Firmicutes, como Faecalibacterium, que desempeñan funciones protectoras. Este cambio en la ecología intestinal podría contribuir a procesos inflamatorios que impactan directamente en el funcionamiento cerebral y en la regulación emocional.
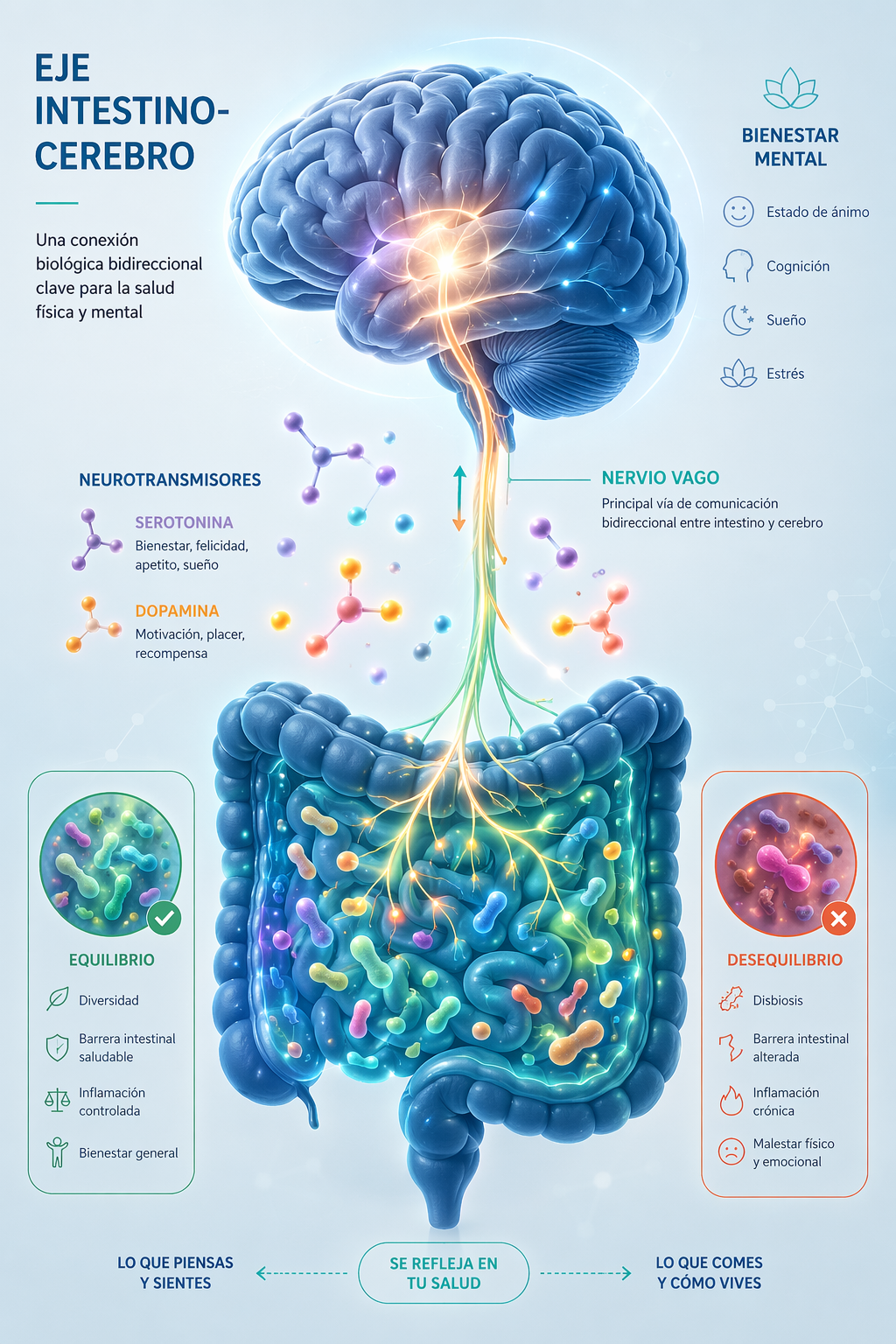
Mecanismos del eje microbiota–intestino–cerebro
La comunicación entre el intestino y el cerebro es bidireccional y se produce a través de múltiples vías que interactúan de manera compleja. Entre ellas destacan el nervio vago, el sistema inmunológico mediante citoquinas, las hormonas del estrés reguladas por el eje HPA y diversos metabolitos bacterianos, como los ácidos grasos de cadena corta, derivados del triptófano o compuestos biliares. Estos elementos configuran un sistema dinámico que conecta procesos digestivos con funciones cognitivas y emocionales.
Además, la microbiota intestinal tiene la capacidad de modular neurotransmisores clave implicados en el estado de ánimo y la ansiedad, como la serotonina, la dopamina, el GABA o el glutamato. A través de la transformación del triptófano y otros precursores, influye en circuitos neuronales relacionados con la respuesta al estrés y la plasticidad sináptica, lo que refuerza su papel en la regulación del comportamiento emocional.
Los estudios en modelos animales han mostrado que modificar la microbiota mediante antibióticos, probióticos o trasplantes fecales puede inducir o reducir conductas relacionadas con ansiedad y depresión. Estos hallazgos sugieren la existencia de un componente causal, aunque su extrapolación directa a humanos requiere aún mayor evidencia clínica.
Intervenciones sobre la microbiota
Entre las intervenciones estudiadas, la mejora de la calidad de la dieta, especialmente aquella rica en fibra, se asocia con un menor riesgo o una mejora de los síntomas de depresión y ansiedad. Este efecto parece estar mediado, al menos en parte, por cambios positivos en la microbiota intestinal, favoreciendo un entorno más equilibrado y antiinflamatorio.
Los prebióticos, como los fructooligosacáridos (FOS) o galactooligosacáridos (GOS) en dosis iguales o superiores a cinco gramos diarios, han mostrado efectos modestos en la reducción de síntomas ansiosos y depresivos. Su acción principal consiste en estimular el crecimiento de bacterias beneficiosas, como las bifidobacterias, contribuyendo así a una microbiota más saludable.
En cuanto a los probióticos, especialmente aquellos que incluyen cepas de Lactobacillus y Bifidobacterium, los resultados son variables. Algunos ensayos clínicos indican una reducción de síntomas, mientras que otros no encuentran efectos significativos. En general, el impacto parece ser pequeño y dependiente de la cepa utilizada, lo que limita su aplicación como tratamiento estándar.
El trasplante de microbiota fecal ha mostrado resultados prometedores en estudios preclínicos y en pequeños ensayos clínicos. En ciertos casos, se ha observado la transferencia o mejora de síntomas relacionados con ansiedad y depresión, lo que refuerza la hipótesis de una conexión funcional entre microbiota y salud mental.
Limitaciones y matices
A pesar de estos hallazgos, existen importantes limitaciones en la investigación actual. Los resultados sobre la diversidad bacteriana no son consistentes, y factores como la dieta, el uso de psicofármacos o el estilo de vida actúan como variables de confusión en muchos estudios. Esta complejidad dificulta establecer conclusiones definitivas.
Asimismo, la evidencia en humanos sobre el uso de probióticos o psicobióticos como tratamiento clínico sigue siendo moderada y heterogénea. Gran parte de los datos más sólidos procede de estudios en animales, lo que subraya la necesidad de ensayos clínicos más rigurosos y bien diseñados.
En conclusión, la microbiota intestinal mantiene una relación significativa con la ansiedad, la depresión y la respuesta al estrés, a través de mecanismos inmunológicos, hormonales, neuronales y metabólicos. Aunque intervenciones como la dieta o el uso de prebióticos y probióticos pueden ofrecer beneficios como apoyo, no sustituyen los tratamientos psicológicos y farmacológicos establecidos. El avance en este campo dependerá de futuras investigaciones que permitan definir con mayor precisión estrategias terapéuticas eficaces.


